БИОХИМИЯ УЧЕБНИК ДЛЯ ВУЗОВ - Е. С. Северина - 2004
РАЗДЕЛ 15. БИОХИМИЯ МЕЖКЛЕТОЧНОГО МАТРИКСА
V. Структурная организация межклеточного матрикса
Как уже говорилось, межклеточный матрикс представляет собой супрамолекулярный комплекс, образованный сложной сетью связанных между собой макромолекул. В организме человека межклеточный матрикс формирует такие высокоспециализированные структуры, как хрящ, сухожилия, базальные мембраны, а также (при вторичном отложении фосфата кальция) кости и зубы.
Эти структуры различаются между собой как по молекулярному составу, так и по способам организации основных компонентов (белков и полисахаридов) в различных формах межклеточного матрикса.
А. Межклеточный матрикс костной и зубной ткани
Костная и зубная ткань — специализированный тип соединительной ткани. Эти ткани выполняют в организме человека следующие важные функции:
✵ из костей образуется скелет организма;
✵ кости защищают и поддерживают внутренние органы;
✵ кости служат местом депонирования кальция и неорганического фосфата;
✵ костный мозг входит в состав кроветворной и иммунной систем;
✵ зубы как часть жевательного аппарата входят в состав пищеварительной системы;
✵ зубы — часть речевого аппарата человека.
Замечательным свойством костей является сочетание в них таких качеств, как высокая прочность на разрыв с очень лёгким весом. Костная и зубная ткань отличаются высокой минерализацией (или кальцификацией) межклеточного матрикса и содержат по массе ~50% неорганических соединений, 25% органических компонентов и 25% воды.
Неорганическая часть
В состав костей входит 99% всего кальция организма, 87% фосфора, ~60% магния и ~25% натрия. Кальций в костях находится в форме минерала гидроксиапатита, примерный состав которого Са10(РО4)6(ОН)2. Гидроксиапатит образует кристаллы, имеющие обычно размер 20 x 5 x 1,5 нм. В костной ткани содержится много микроэлементов, таких как медь, стронций, барий, цинк, фтор и др., которые играют важную роль в обмене веществ в организме. Минеральная часть костей включает также карбонаты, гидроксиды и цитраты.
Минеральный состав зуба различен в разных его частях. Твёрдые части зуба (эмаль, дентин и цемент) содержат от 70% (цемент и дентин) до 96-97% (эмаль) неорганических веществ. Основную часть этих веществ составляют фосфат кальция, входящий в состав кристаллов гидроксиапатита (75%), а также карбонат и фторид кальция.
Мягкие части зуба (пульпа и периодонт) не относят к тканям с высокой степенью минерализации. Пульпа состоит из рыхлой волокнистой соединительной ткани (такая ткань находится практически во всех органах и образует их строму, или каркас), а периодонт образован плотной волокнистой соединительной тканью, которая также входит в состав сухожилий и связок.
Органическая часть
Органические вещества костного матрикса представлены белками, липидами и небольшим количеством протеогликанов.
Основной белок костной ткани — коллаген I типа (90 — 95%). Кроме него, в матриксе костей присутствуют такие белки, как коллаген V типа, остеонектин, остеокальцин, так называемые морфогенетические белки кости (ВМР) и ферменты — щелочная фосфатаза (в остеобластах) и кислая фосфатаза (в остеокластах). Оба эти фермента служат маркёрами соответствующих клеток костной ткани. Углеводная часть протеогликанов костного матрикса представлена дерматан- и кератансульфатами.
Главный компонент органических веществ зубной ткани — коллаген I типа. Углеводы и липиды присутствуют в небольших количествах. Содержание органических веществ в твёрдых частях зуба варьирует от 2% (эмаль) до 30% (дентин и цемент). Содержание органических веществ в мягких частях зуба такое же, как в соответствующих видах соединительной ткани.
Минерализация кости
Механизмы минерализации кости пока ещё недостаточно понятны, хотя известно, что в этом процессе важную роль играют все основные компоненты костной ткани, в том числе костеобразующие клетки (остеобласты) и клетки, разрушающие костную ткань (остеокласты). Определяющий фактор минерализации — взаимное расположение молекул тропоколлагена со смещением на 1/4 длины молекулы (см. рис. 15-3). Считается, что промежутки между молекулами тропоколлагена являются центрами минерализации кости, в которых начинается отложение фосфата кальция сначала в аморфном виде с последующим образованием кристаллов гидроксиапатита.
Остеобласты контролируют минерализацию посредством регуляции транспорта ионов кальция и фосфата через свои мембраны. Присутствующая в них щелочная фосфатаза высвобождает неорганический фосфат из органических фосфорсодержащих соединений. Освобождающаяся фосфорная кислота реагирует с солями кальция с образованием Са3(РО4)2. Гликопротеин остеонектин имеет высокое сродство к коллагену I типа и к гидроксиапатиту. Он содержит Са2+-связывающие домены и способствует осаждению Са2+и РО43- в присутствии коллагена. Определённую роль в процессе минерализации играют также кислые фосфопротеины, специфичные для костной ткани. Они содержат последовательности поли-Асп и поли-Глу, к которым присоединяется кальций, это может быть пусковым моментом в процессе минерализации.
Костная ткань, несмотря на высокую степень минерализации, находится в динамическом состоянии, в ней постоянно происходят процессы обновления входящих в её состав веществ, адаптационные перестройки к изменяющимся условиям окружающей среды.
Регуляция метаболизма костной ткани
Формирование матрикса кости регулируется биомеханическими, гормональными и другими факторами. Остеобласты, которые являются клетками-мишенями для паратгормона, реагируют на повышение содержания этого гормона в крови снижением синтеза коллагена, а также повышением активности коллагеназ. Кальцитриол, как и паратгормон, вызывает резорбцию кости опосредованно через остеобласты, так как остеокласты не имеют к нему рецепторов. По-видимому, стимуляция остеокластов происходит при их контактном взаимодействии с остеобластами или в результате синтеза остеобластами активирующего остеокласты фактора.
Простагландины (А, В, Е1, Е2 и F) и некоторые цитокины (эпидермальный фактор роста, фактор некроза опухолей, ИЛ-1) стимулируют резобцию кости и перестройку костной ткани, воздействуя на остеобласты, которые выделяют фактор, активирующий остеокласты.
Глюкокортикоиды тормозят пролиферацию остеобластов, подавляя в них синтез ДНК, РНК и белков.
Определённую роль в регуляции функционального состояния костной ткани играют половые гормоны. Известно, что в менопаузе у женщин постепенно развивается остеопороз и что предотвратить его можно заместительной терапией эстрогенами, которые, по-видимому, снижают резорбцию кости. Параллельно с этим были получены данные, что эстрогены тормозят также и формирование кости, в результате чего общее количество коллагена не изменяется, а в итоге замедляется смена костной ткани.
Кальцитонин действует непосредственно на остеокласты, которые имеют к нему рецепторы.
Б. Межклеточный матрикс суставного хряща
Основные компоненты межклеточного хрящевого матрикса — коллаген II типа, агрекан, гиалуроновая кислота и вода. Кроме них, в матриксе находятся малые протеогликаны, коллагены VI, IX, XI типов, связывающий белок, другие неколлагеновые белки (фибронектин, анкорин, хрящевой олигомерный белок, хонд- роадгерин), разнообразные ростовые факторы. «Эндоскелет» хрящевого матрикса образован фибриллярной сетью, которая состоит из коллагенов II, IX и XI типов и придаёт хрящу прочность (рис. 15-22).
Рис. 15-22. Организация межклеточного матрикса в суставном хряще. ГК — гиалуроновая кислота; ДС — дерматансульфат; ХС — хондроитинсульфат.
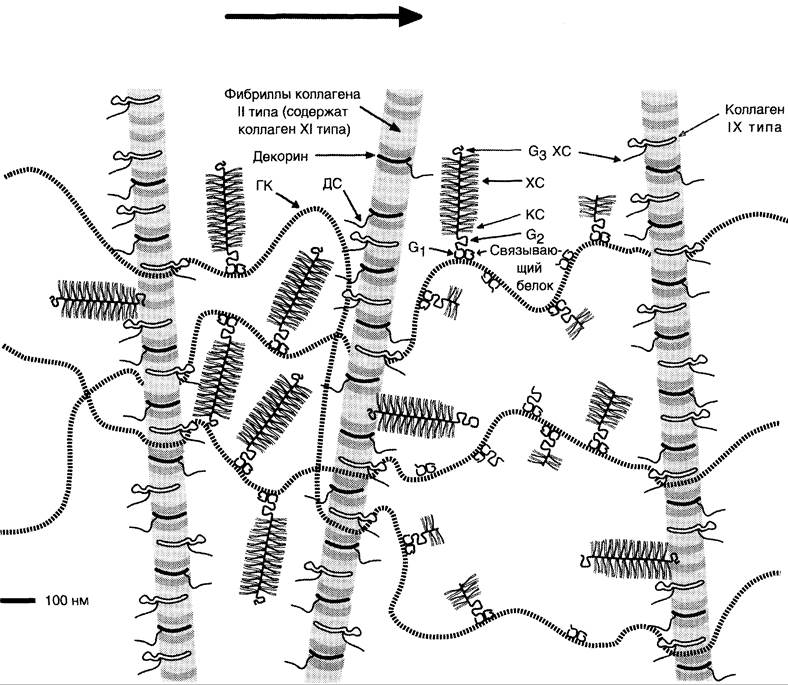
Коллаген XI типа находится внутри фибрилл, образованных коллагеном II типа, он играет определённую роль в сборке этих фибрилл. Коллаген IX типа антипараллельно присоединяется к фибриллам коллагена II типа. Его глобулярный НК4-домен — основный, он не связан с фибриллами коллагена II типа, и поэтому к нему может присоединяться такой компонент матрикса, как гиалуроновая кислота. Микрофибриллы, которые образуются тетрамерами коллагена VI типа, присоединяются к фибриллам коллагена II типа и к гиалуроновой кислоте. Кроме того, они могут присоединяться к клеткам, поэтому коллаген VI типа называют «мостовой» молекулой между поверхностью клетки и фибриллами коллагена во внеклеточном матриксе.
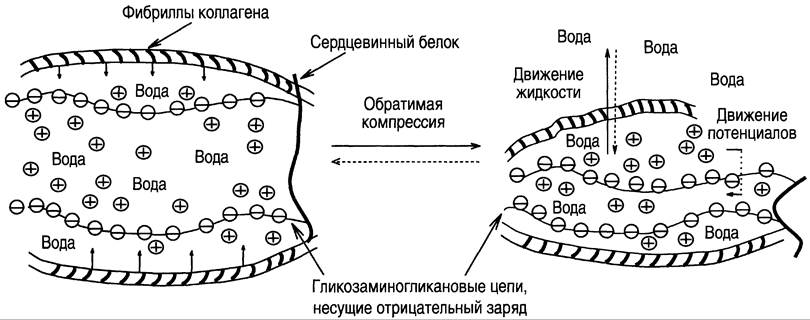
Высокомолекулярные агрегаты, состоящие из агрекана и гиалуроновой кислоты, являются полианионами, так как содержат большое количество кислых групп. Это способствует высокой гидратации хрящевого матрикса и обеспечивает выполнение им рессорных функций. Содержание воды в суставном хряще непостоянно: при нагрузке жидкость вытесняется, пока давление набухания не уравновесит внешнюю нагрузку. Когда нагрузка прекращается, вода вновь возвращается в хрящ (рис. 15-23). Очень наглядно это проявляется в межпозвоночных дисках. Утром, после ночного сна, на долю воды приходится около 75% массы диска. При внешней нагрузке на диски в течение дня содержание воды уменьшается примерно на 20%. Вследствие этого рост человека к вечеру на 1 — 2 см меньше, чем утром. У космонавтов в условиях невесомости отмечается увеличение роста даже на 5 см.
Рис. 15-23. Изменения, происходящие в суставном хряще при его сжатии и при снятии нагрузки. (+) — ионы Nа+, К+, Са2+.
Малые протеогликаны, например, декорин, присоединяются к фибриллам коллагена 11 типа; они влияют на фибриллогенез, так как ограничивают диаметр этих фибрилл.
Важную роль в организации хрящевого межклеточного матрикса играет также фибронектин. Биологическое значение этих и других минорных компонентов хрящевого матрикса заключается в том, что они участвуют в сборке и организации высокомолекулярных компонентов межклеточного вещества и в регуляции функции хондроцитов.
В. Межклеточный матрикс кожной ткани
Основной организующий компонент матрикса кожной ткани — коллаген VII типа. Пучки фибрилл, образованные димерами этого коллагена, своими С-концами могут присоединяться к lamina densa базальной мембраны (как бы «заякориваться» в ней) и образовывать петли в субэпидермисе. Такие «заякоренные» фибриллы могут соединять lamina densa базальной мембраны с «якорными дисками», которые находятся в более глубоких субэпителиальных слоях и по своему составу похожи на базальные мембраны (содержат коллаген IV типа). «Заякоренные» фибриллы также захватывают фибриллы коллагена I и III типов (рис. 15-24).
Рис. 15-24. Организация «заякоренных» фибрилл в субэпителиальных слоях.
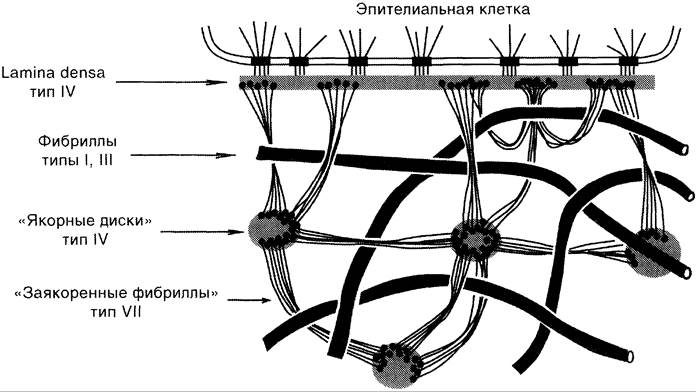
Таким способом «заякоренные» фибриллы коллагена VII типа обеспечивают присоединение эпидермиса к дерме.
Г. Базальные мембраны
Базальные мембраны — специализированная форма межклеточного матрикса. Они синтезируются различными клетками: эндотелиальными, эпителиальными, мышечными, нервными, жировыми. Базальные мембраны представляют собой тонкие слои, которые обычно отделяют клетки и клеточные слои от окружающей соединительной ткани. Например, они окружают отдельные мышечные волокна, жировые и шванновские клетки. В таких структурах, как почечные клубочки и лёгочные альвеолы, базальные мембраны расположены между двумя различными слоями клеток и играют роль высокоселективного фильтрационного барьера.
С помощью электронной микроскопии выявлена двухслойная структура базальных мембран: lamina rara, которая находится со стороны клеточной мембраны, и lamina densa, которая соединена с подлежащей соединительной тканью (рис. 15-25). Основными компонентами базальных мембран являются коллаген IV типа, ламинин, гепарансульфатсодержащие протеогликаны (ГСПГ).
Рис. 15-25. Строение типичной базальной мембраны.
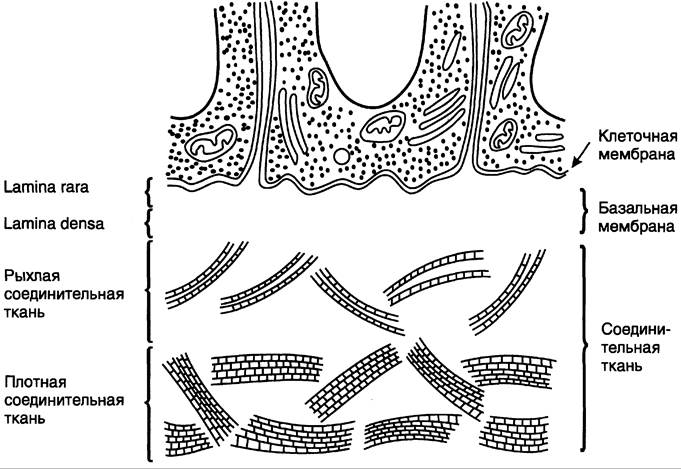
Нерастворимость и механическую стабильность базальных мембран обеспечивают молекулы коллагена IV типа, которые организуются в специальную опорную сеть. Эта эластичная трёхмерная сеть образует структурный остов, к которому прикрепляются другие компоненты базальных мембран.
Ламинин взаимодействует практически со всеми структурными компонентами базальных мембран: коллагеном IV типа, нидогеном, ГСПГ.
Нидоген формирует с ламинином нековалентно связанный комплекс. Кроме этого, нидоген имеет центр связывания коллагена IV типа и, таким образом, может играть роль «мостовой» молекулы между различными компонентами базальной мембраны.
ГСПГ базальных мембран могут образовывать олигомеры, соединяясь концевыми доменами белкового ядра, а также связываться с ламинином и коллагеном IV типа.
Базальные мембраны выполняют разнообразные и сложные функции. В почечных клубочках базальная мембрана служит полупроницаемым фильтром, препятствующим переходу макромолекул из плазмы в первичную мочу. Большое значение в этом процессе имеет высокий отрицательный заряд протеогликанов, который препятствует прохождению через базальную мембрану других отрицательно заряженных молекул (например, белков), а также отрицательно заряженных эритроцитов. Кроме этого, базальные мембраны играют важную роль в прикреплении и ориентации клеток в пространстве, в процессах эмбрионального развития и тканевой регенерации.