Підручник - БІОЛОГІЧНА ХІМІЯ - Губський Ю.І. - 2000
Розділ III. МЕТАБОЛІЗМ ОСНОВНИХ КЛАСІВ БІОМОЛЕКУЛ
ГЛАВА 12. МЕТАБОЛІЗМ ВУГЛЕВОДІВ. II. АЛЬТЕРНАТИВНІ ШЛЯХИ ОБМІНУ МОНОСАХАРИДІВ. РЕГУЛЯЦІЯ ОБМІНУ ГЛЮКОЗИ
12.4. РЕГУЛЯЦІЯ ОБМІНУ ГЛЮКОЗИ. ЦУКРОВИЙ ДІАБЕТ
Нормальна концентрація глюкози в крові здорової людини (в постабсорбтивному стані) складає 3,3-5,5 ммоль/л (60-100 мг %). Цей рівень глюкоземії є життєво необхідним для нормального енергетичного обміну головного мозку і підтримується за рахунок динамічної рівноваги між фізіологічними та біохімічними процесами, що поставляють глюкозу в кров, та відповідними процесами, що зменшують її кількість у плазмі крові за рахунок надходження у клітини внутрішніх органів.
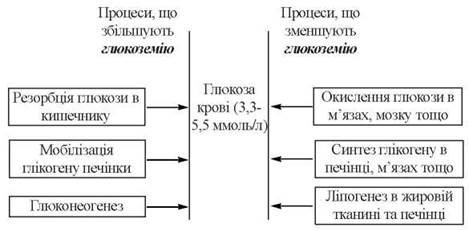
Зміни концентрації глюкози в плазмі крові призводять до зсувів у біосинтезі та секреції в кров гормонів, які мають найбільше значення для регуляції процесів ферментативного контролю метаболізму глюкози, головним чином глюкагону, інсуліну, глюкортикоїдів та соматотропіну.
Глюкагон. Інсулін
Співвідношення глюкагон/інсулін має найбільше значення для регуляції взаємовідношення між активностями процесів глюконеогенезу та гліколізу.
1. Зменшення рівня глюкоземії (гіпоглюкоземія, гіпоглікемія), що настає через декілька годин після останнього споживання їжі, супроводжується підвищенням рівня секреції α-клітинами острівкової частини підшлункової залози гормону глюкагону, який стимулює процеси глюконеогенезу за розглянутими вище механізмами. За рахунок активації каскадної аденілатциклазної системи в мембранах гепатоцитів глюкагон стимулює фосфороліз глікогену, що також робить свій внесок у збільшення рівня вільної глюкози.
2. Збільшення рівня глюкоземії (гіперглюкоземія, гіперглікемія) стимулює секрецію в-клітинами підшлункової залози гормону інсуліну, який підвищує ступінь проникності плазматичних мембран багатьох клітин для глюкози (окрім головного мозку), сприяючи їх внутрішньоклітинному метаболізму. Інсулін зменшує швидкість синтезу ферментів глюконеогенезу в печінці та, навпаки, стимулює синтез ключових регуляторних ферментів гліколізу — гексокінази, фосфофруктокінази, піруваткінази, переводячи, таким чином, обмін глюкози з глюкогенного на гліколітичний шлях. Крім того, інсулін стимулює синтез у печінці та м’язах глікогену, що також є метаболічним процесом, спрямованим на зменшення концентрації вільної глюкози.
Адреналін — гормон мозкової частини надниркових залоз, збільшення секреції якого призводить до підвищення вмісту глюкози в крові за рахунок стимуляції фосфоролізу глікогену (детально - див. главу 13) в м’язах та частково в печінці, що, через Г-6-Ф-азну реакцію, супроводжується гіперглюкоземією.
Глюкокортикоїди, основним представником яких є кортизол, стимулюють глюконеогенез (і, відповідно, підвищують рівень глюкоземії при тривалому введенні в організм) за рахунок стимуляції синтезу в печінці ферментів глюконеогенезу — головним чином ФЕП-кінази, та ферментів, що перетворюють у субстрати глюконеогенезу деякі глюкогенні амінокислоти (серин, тирозин, триптофан).
Соматотропін — гормон аденогіпофіза, що, подібно до інсуліну, збільшує проникність плазматичних мембран клітин м’язової та жирової тканини для глюкози, але, на відміну від інсуліну, — активує глюконеогенез в печінці.
Цукровий діабет
Цукровий діабет — ендокринна хвороба, що характеризується генетично детермінованим абсолютним або відносним дефіцитом гормону підшлункової залози інсуліну. В основі розвитку цукрового діабету лежить зниження продукції інсуліну в в-клітинах острівкового (інсулярного) апарату підшлункової залози або нездатність відповідних клітинних рецепторів реагувати на інсулін.
Відповідно до зазначеного розрізняють:
- інсулінозалежний цукровий діабет (ІЗЦД), який розвивається внаслідок руйнування значної кількості (звичайно більше 90 %) секретуючих інсулін β-клітин. Причиною деструкції β-клітин є генетично зумовлений автоімунний процес. ІЗЦД складає 10-15 % всіх випадків цукрового діабету і проявляється гіперглікемією та схильністю до кетонемії та кетоацидозу. Ця форма цукрового діабету розвивається звичайно в ранньому віці (до 30 років), найчастіше у дітей та підлітків;
- інсулінонезалежний цукровий діабет (ІНЗЦД) — форма цукрового діабету, за якого у більшості хворих зберігаються β-клітини в інсулярній частині підшлункової залози, але порушені специфічні реакції клітин на дію інсуліну або регуляція його секреції під впливом збільшеної концентрації глюкози крові. ІНЗЦД розвивається звичайно у дорослих (старше 30 років) та осіб похилого віку і проявляється гіперглікемією та ожирінням.
Найбільш характерним клініко-біохімічним проявом цукрового діабету є збільшення (порівняно з нормою) рівня глюкози в крові в умовах натщесерце або після прийому їжі, який перевищує значення, характерні для фізіологічної, аліментарної гіперглюкоземії, досягаючи значень 500 мг % та більше. При легких формах захворювання гіперглюкоземія не спостерігається в постабсорбтивному стані і виявляється лише за умов визначення толерантності організму до глюкози, яке здійснюється шляхом «цукрового навантаження».
Стандартним методом виявлення цукрового діабету є «оральний глюкозотолерантний тест», що здійснюється шляхом надання пацієнту (після 10-14-годинного голодування) per os розчину, що містить 75 г глюкози; контрольні визначення глюкози крові проводять протягом 2 год з 15-хвилинним інтервалом (таблиця 12.1).
Таблиця 12.1. Діагностичні критерії цукрового діабету у дорослих людей, запропоновані Національною діабетологічною групою США (за R.Berkow (Ed): The Merck Manual of Diagnosis and Therapy, 1992)
Показник |
Глюкоза крові, мг% |
|
здорові особи |
цукровий діабет |
|
ГПН1 |
нижче 115 |
не нижче 140 |
ОГТТ2 |
нижче 140 |
не нижче 200 |
1 — глюкоза плазми натщесерце;
2 — оральний глюкозотолерантний тест (через 2 год).
Крім зазначеного методу з одноразовим введенням пацієнту глюкози, використовують також «подвійні цукрові навантаження» (проба Штауба-Трауготта) (рис. 12.8).
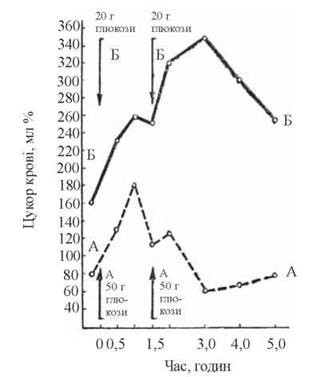
Рис. 12.8. «Цукрові криві» після подвійного навантаження глюкозою.
А — здорова особа; Б — пацієнт із цукровим діабетом.
У разі зростання рівнів глюкоземії більше 180 мг % («нирковий поріг» для глюкози), остання починається виводитися із сечею — глюкозурія. Важкі форми некомпенсованого цукрового діабету супроводжуються значними зрушеннями ліпідного обміну — кетонемією та кетонурією (глава 16, п.16.4), а також підвищеним катаболізмом білків і амінокислот із розвитком азотемії та азотурії.