ИММУНОЛОГИЯ - Ройт А. - Мир 2000
Глава 23. Гиперчувствительность - тип I
РЕАКЦИИ БРОНХОВ
Бронхи также реагируют на аллергены двухфазной реакцией (рис. 23.19). Весьма эффективным средством для лечения аллергической астмы служит кромогликат натрия; он препятствует развитию как немедленной реакции, так и реакции поздней фазы при провокационной пробе с введением аллергена в бронхи. Это означает, что развитие легочной реакции поздней фазы требует начального взаимодействия между аллергеном, IgE и тучными клетками; кромогликат натрия, блокируя дегрануляцию, предотвращает все последующие события. Если больному предварительно ввести кортикостероиды или ингибиторы простагландинсинтазы, исчезает только реакция поздней фазы, тогда как немедленная реакция полностью сохраняется. Это указывает на роль производных арахидоновой кислоты, например простагландинов и лейкотриенов, в развитии реакции поздней фазы (см. рис. 23.14).
Большинству больных астмой с повторяющимися приступами помогает вдыхание кортикостероидов, которые уменьшают воспалительную клеточную инфильтрацию бронхов, особенно связанную с реакцией поздней фазы (рис. 23.20).
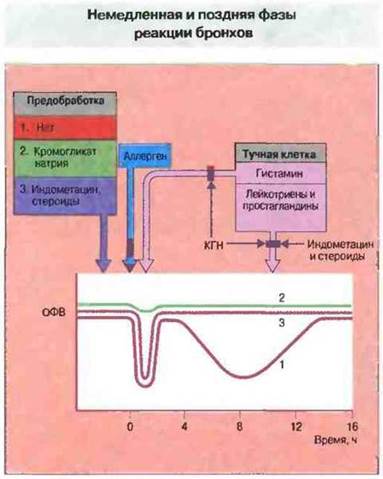
Рис. 23.19. На графике показан объем форсированного выдоха (ОФВ) - показатель функции легких - у лиц трех групп до и через несколько часов после провокационной пробы (нанесение аллергена на слизистую бронхов). В контроле (группа 1) наблюдается двухфазная (начальная и поздняя) констрикция бронхов. Начальная реакция продолжается в течение 1 ч и сменяется реакцией поздней фазы (РПФ), продолжающейся несколько часов. Основным медиатором немедленной реакции у человека считается гистамин, выделяемый тучными клетками при их дегрануляции. Испытуемые двух других групп предварительно получали различные препараты. Предварительное введение кромогликата натрия (КГН) (группа 2) блокировало дегрануляцию тучных клеток и предотвращало как немедленную реакцию, так и реакцию поздней фазы. Предварительное введение индометацина или кортикостероидов, которые блокируют метаболизм арахидоновой кислоты, угнетало только реакцию поздней фазы (группа 3). Это свидетельствует об участии лейкотриенов и простагландинов в развитии данного ответа. Длительное лечение кортикостероидами может ослаблять и немедленную реакцию, но РПФ при этом блокируется полностью. Больные астмой часто в первую очередь используют для вдыхания кортикостероидные препараты, которые уменьшают воспалительную инфильтрацию бронхов. Это свидетельствует о первостепенной клинической важности при хронической астме именно РПФ и ее последствий.
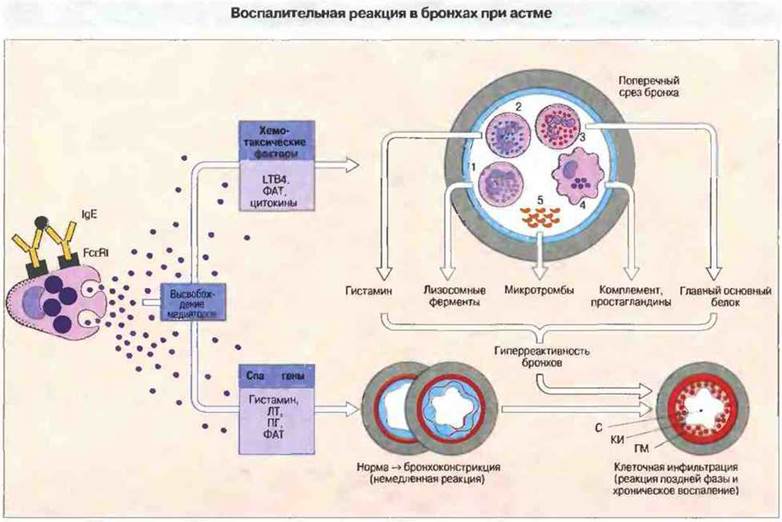
Рис. 23.20. К медиаторам тучных клеток относятся хемотаксические и спазмогенные факторы. Спазмогены вызывают немедленную реакцию сокращения бронхов и увеличивают проницаемость мелких сосудов, обусловливая отек и поступление клеток в интерстициальное пространство Хемотаксические факторы и цитокины, такие как ГМ-КСФ, ИЛ-5 и ФНОα, способствуют активному накоплению нейтрофилов (1), базофилов (2), эозинофилов (3), макрофагов (4) и тромбоцитов (5). Эти инфильтрирующие ткань клетки продуцируют воспалительные молекулы, что приводит к развитию реакции поздней фазы и поддерживает типичное для астмы хроническое воспаление. В генезе подострой или хронической астмы совместно участвуют многие факторы, в том числе гиперсекреция слизи (С), гипертрофия гладкой мускулатуры (ГМ) и клеточная инфильтрация (КИ) с сопутствующей гиперреактивностью бронхов. Кортикостероиды уменьшают клеточную инфильтрацию и образование оксида азота.
Важную роль при астматической реакции играют бронхоальвеолярные тучные клетки
У больных астмой количество тучных клеток в просвете бронхов увеличено. Местоположение этих клеток создает для них уникальную возможность взаимодействия с аллергенами из вдыхаемого воздуха и инициации IgE-ответа в легких. Клетки, выделенные из бронхоальвеолярного смыва (БАС), обладают низким порогом дегрануляции (о чем свидетельствует высокий уровень медиаторов в жидкости БАС). По-видимому, именно эти клетки служат основной мишенью противоастматического действия кромогликата натрия, а также, вероятно, и других средств, например циклоспорина: они ингибируются легче, чем клетки, полученные из легочной паренхимы (рис. 23.19). Кроме того, как недавно установлено, среди Т-клеток, присутствующих в БАС больных астмой, преобладают Тх2-клетки, что служит подтверждением роли IgE при аллергической иммунной реакции легких у больных астмой. В слизистой оболочке бронхов наблюдается и выраженная клеточная инфильтрация, которая может вносить свой вклад в хронизацию астмы.
Другие факторы патогенеза хронической астмы
Эозинофилы. Многочисленные данные указывают на центральную роль воспалительной клеточной инфильтрации в развитии реакции поздней фазы. На этой (но не на ранней) фазе астматических реакций в БАС обнаруживается, в частности, повышенное количество эозинофилов. Выделяемый Тх2- и тучными клетками ИЛ-5 служит хемоаттрактантом для эозинофилов и усиливает продукцию ими медиаторов и цитокинов (рис. 23.21). Выделяя из своих гранул основные белки, эозинофилы повреждают эпителий дыхательных путей (рис. 23.22). Это способствует более глубокому проникновению аллергенов и облегчает доступ воспалительных медиаторов к окончаниям афферентных нервов, вызывая бронхоспазм через аксон-рефлексы. Выделяющиеся нейрогенные пептиды, такие как вазоактивный интестинальный пептид, вещество Р и пептид, связанный с геном кальцитонина, усиливают воспалительную реакцию и тем самым повышают реактивность бронхов.
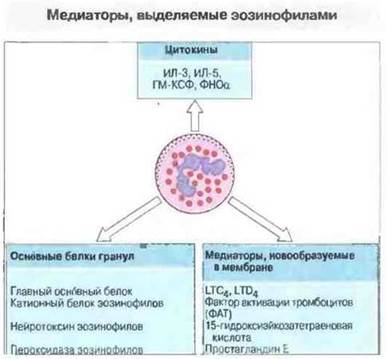
Рис. 23.21. Дегрануляцию эозинофилов может стимулировать аллерген, взаимодействуя с IgE, связанным с FcεRI и FcεRII, либо растворимые медиаторы, такие как ФАТ и LXB4. Эозинофилы выделяют различные провоспалительные цитокины и новообразованные в мембране медиаторы. Кроме того, они выделяют из своих гранул и обладающие высокой цитотоксичностью основные белки, которые повреждают эпителиальные клетки при хронической астме.
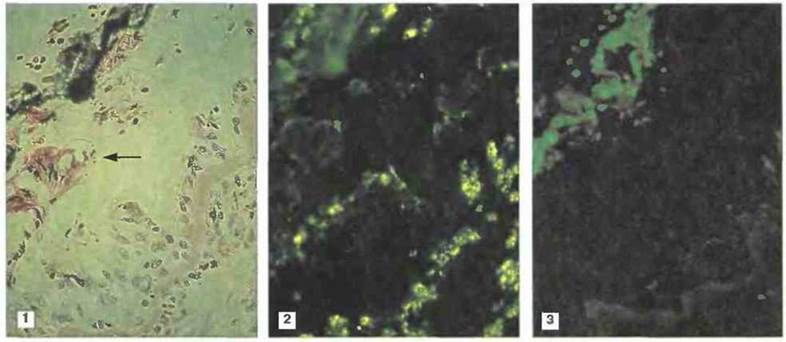
Рис. 23.22. Локализация главного основного белка (ГОБ) в легких больного с тяжелой формой астмы. 1. Выраженная эозинофильная инфильтрация подслизистого слоя дыхательного эпителия и скопление слущенных эпителиальных клеток в просвете бронха (показаны стрелкой) рядом с «волокнистыми» отложениями сажи. Окраска гематоксилином и эозином. 2. Тот же срез, окрашенный на главный основный белок, который определяется по иммунофлуоресценции, локализованной в инфильтрирующих ткань эозинофилах. Отложения ГОБ видны также на слущенных эпителиальных клетках, расположенных на люминальной поверхности. 3. Контрольный срез, окрашенный с использованием нормальной кроличьей сыворотки. Эозинофилы и бронхиальная ткань не флуоресцируют, но наблюдается легкое неспецифическое окрашивание отложений сажи. (Фото любезно предоставлены д-ром G. Gleich, из публикации в J. Allergy Clin. Immunol. 1982; 70: 160-9. Воспроизведено с разрешения.)
Гиперреактивность бронхов. Чувствительность бронхов к гистамину и неспецифическим стимулам, например к холодному и влажному воздуху, при астме возрастает. Действительно, у здоровых людей приступ удушья развивается при вдыхании 10 нг гистамина, тогда как больные астмой реагируют уже на 0,5 нг и меньшие лозы. Как установлено Платте-Миллсом (Platts-Miils), трехмесячное пребывание больных астмой в чистой больничной среде, где они избавлены от воздействия домашних условий (вдыхания экскрементов клещей домашней пыли), резко снижает или полностью нормализует их чувствительность к гистамину; улучшается и течение астмы. Эти данные подтверждают представление о том, что гиперчувствительность бронхов при астме связана с хроническим действием аллергена.
Оксид азота. В ответ на стимуляцию цитокинами многие клетки начинают продуцировать оксид азота NO при участии индуцибельной формы синтазы оксида озота (иСОА). Недавно установлено, что в эпителии бронхов больных астмой в отличие от здоровых людей этот фермент присутствует в высокой концентрации (рис. 23.23). Оксид азота, образующийся под влиянием и СОА, можно определить в выдыхаемом воздухе не получавших лечения больных астмой; его количество снижается при ингаляции кортикостероидами (рис. 23.23), которые, как известно, ингибируют экспрессию и цитокинов, и иСОА. Эти данные свидетельствуют о возможной роли N0 в патогенезе астмы и указывают на важность определения его уровня в выдыхаемом воздухе для диагностики, мониторинга и лечения заболевания.
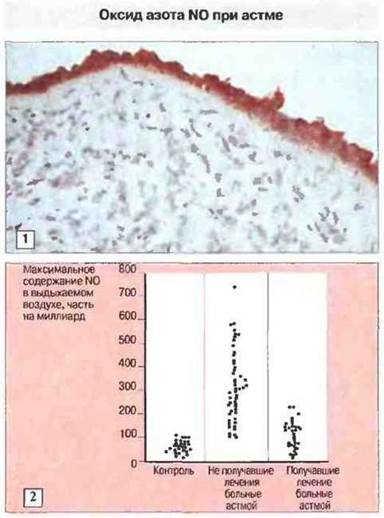
Рис. 23.23. 1. Биоптат от больного астмой Эпителий бронхов с признаками повреждения на отдельных участках интенсивно окрашивается антителами к иСОА. 2. У не получавших лечение больных с легкой формой астмы содержание NО в выдыхаемом воздухе часто оказывается выше по сравнению с нормой. У больных, получавших лечение кортикостероидами, уровень NO в выдыхаемом воздухе близок к нормальному. (Рисунок любезно предоставлен д-ром D. Springall.)